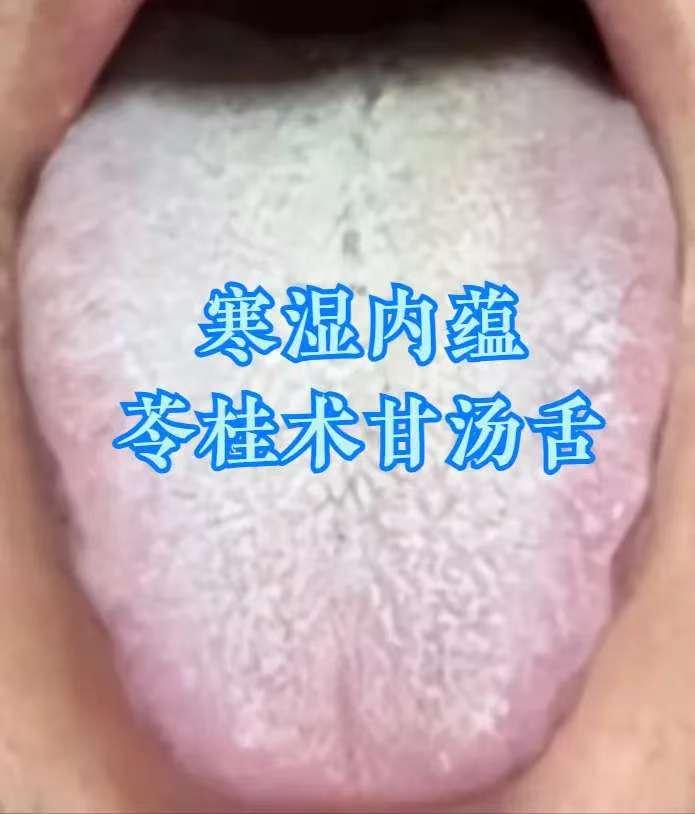
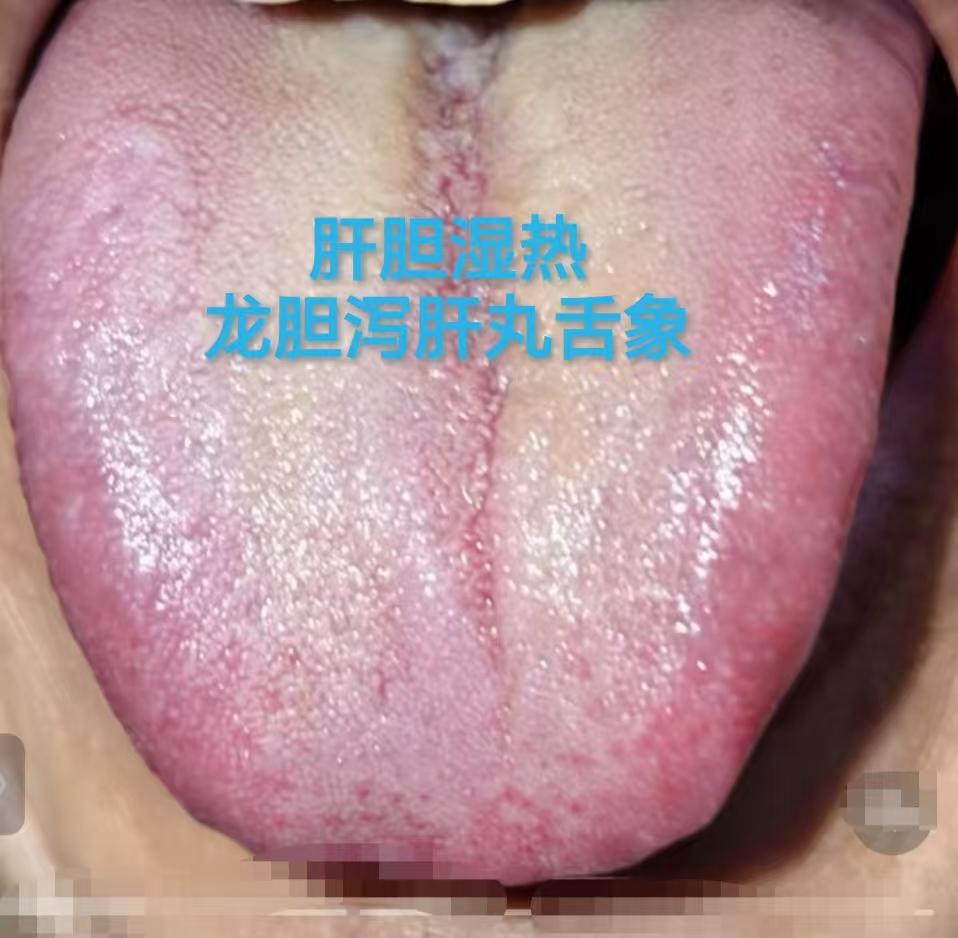
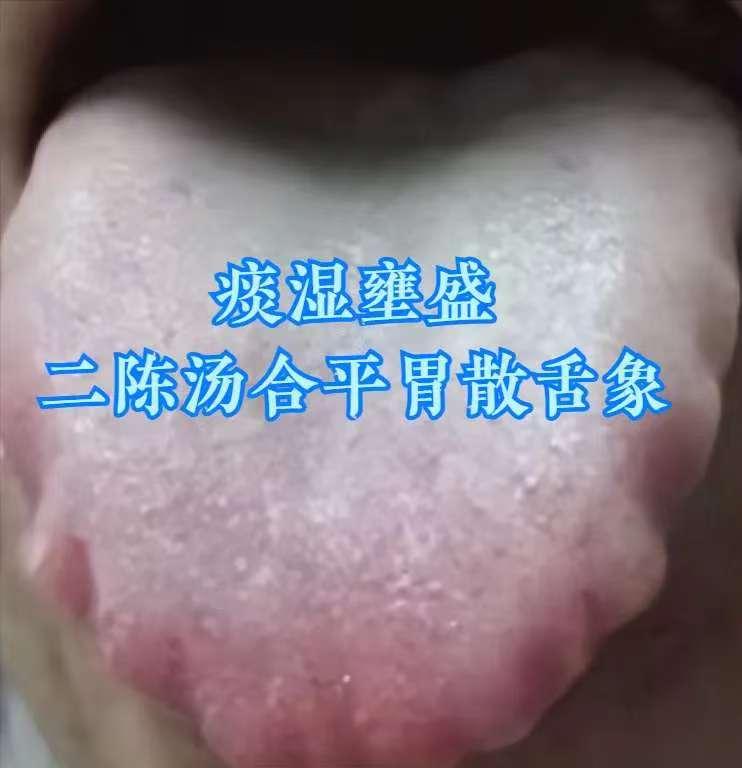
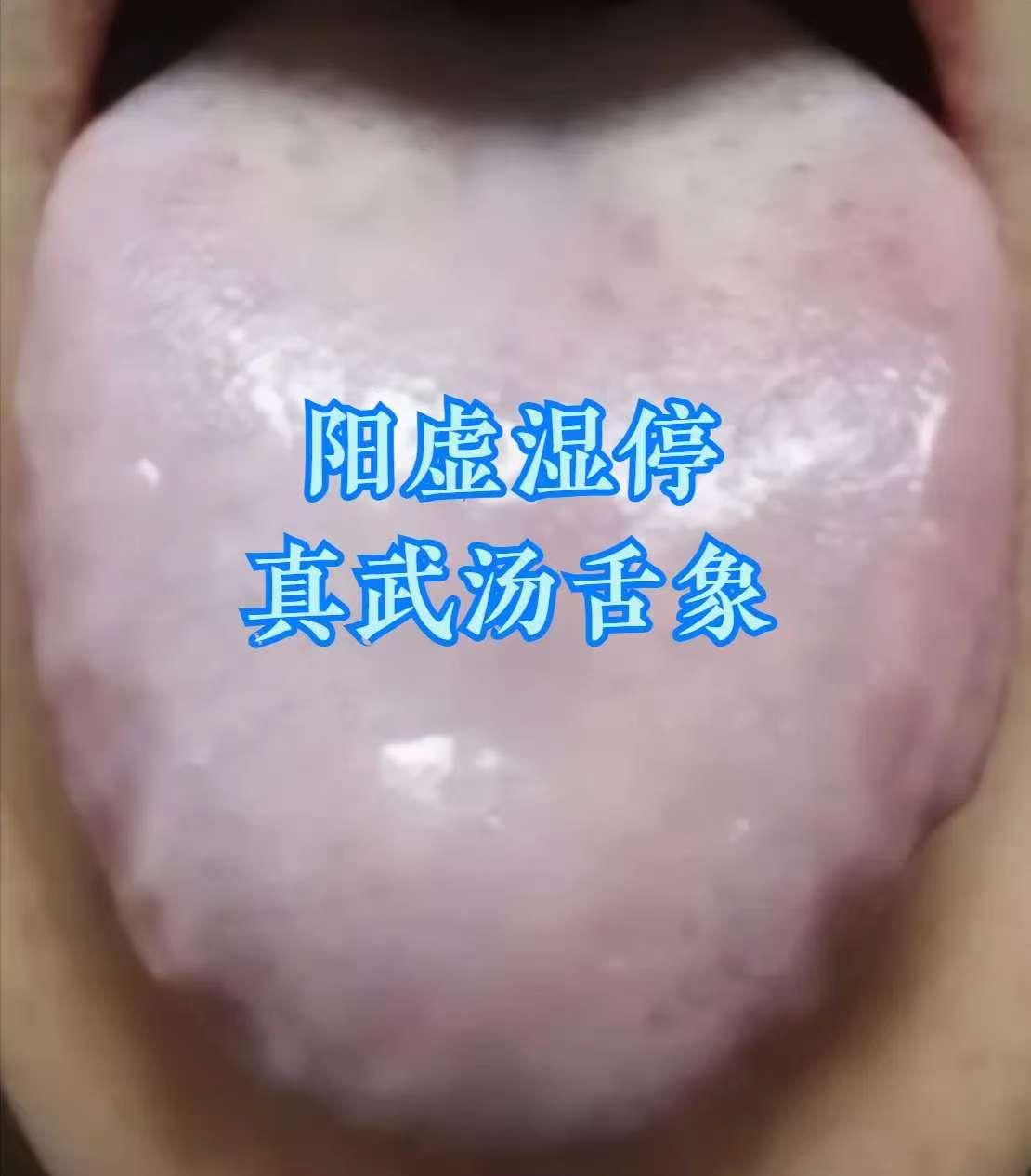
一、舌象辨证:跳出 “脾虚” 误区,认准 “肝火 + 湿热” 信号 出现消化、上火问题时,勿盲目归为 “脾虚”,舌象可辨关键差异: 舌苔厚腻发黄:为 “湿热下注” 典型表现,湿热困阻体内,代谢失常,易引发连锁问题; 舌色发红、舌边鼓胀:提示 “肝郁化火”,长期情绪不畅致肝气郁结化火,舌边对应肝脏,鼓胀发红即肝火旺盛。 “肝火 + 湿热” 相互纠缠:肝火扰乱气机,阻碍湿热排出;湿热加重脏腑负担,助燃肝火,仅调脾胃无效。 二、主诉印证:“肝火 + 湿热” 的典型症状 体内并存肝火与湿热时,常出现综合症状: 消化问题:腹胀、屁多、便秘。肝火影响脾胃运化,湿热阻碍肠道传导,致代谢废物滞留;湿热耗肠道津液,加重便秘; 上火症状:反复口干、咽痛、长痘。肝火为 “内热”,叠加湿热 “湿郁化热”,双重内热引发上火; 妇科问题:女性白带异常、外阴不适。湿热下注下焦,影响生殖系统;肝火紊乱气血,加重症状。 三、调理思路:三步有序,多管齐下 核心原则 “先清实邪、再补脏腑”,顺序错则适得其反(如先滋补易 “关门留邪”): 第一步:疏肝理气,清泻肝火(先 “灭火”) 目的:降肝火,防其扰气机、助湿热; 参考:丹栀逍遥散加减(需医师辨证),在逍遥散基础加丹皮、栀子,疏肝解郁兼清肝火。 第二步:健脾祛痰湿(再 “除浊”) 目的:增强脾胃运化,排出湿热; 参考:香砂六君子汤加减,由六君子汤(党参、白术、茯苓等)加木香、砂仁,健脾益气兼燥湿化痰。 第三步:滋补肝肾(后 “固本”) 目的:补肝肾阴液,防问题反复; 参考:杞菊地黄汤加减,在六味地黄丸基础加枸杞、菊花,补肾阴兼清肝明目。 四、黄腻苔专项调理:茵陈、黄柏的 “清湿祛腻” 妙用 针对舌苔黄腻,两味药材精准应对不同部位湿热: 茵陈:专攻肝胆湿热 舌象:舌苔黄腻、舌质偏红、舌面黏滑; 症状:口苦口臭、大便黏滞、身重困倦,部分人皮肤发黄、眼干; 方剂:茵陈蒿汤(茵陈、栀子、大黄),清热利湿退苔,注意大黄用量防腹泻; 提示:茵陈性微寒,脾胃虚寒者慎用,可配生姜中和。 黄柏:直击下焦湿热 舌象:舌苔黄厚腻,舌根尤重; 症状:尿黄频急、排尿灼热,男性阴囊潮湿,女性白带黄臭,或肛周瘙痒、下肢沉; 方剂:三妙丸(黄柏、苍术、牛膝),苍术燥湿、牛膝引药下行,清下焦湿热; 提示:黄柏性寒,长期服伤阳气,湿热缓解即停,可配山药、茯苓健脾。 五、经典方剂拔湿根:不同湿证的精准调理 “湿聚于内百病出”,需对证选方: 苓桂术甘汤:温阳化湿(治寒湿内蕴) 舌象:舌质淡紫、舌体胖大、舌面湿、苔厚白; 症状:腰腹手脚凉、肢体沉、消化差、大便不成形; 逻辑:温阳兼健脾利水,化解 “寒凝湿停”; 提示:药性偏温,湿热证(苔黄腻、口苦)慎用,忌生冷。 龙胆泻肝丸:清肝利湿(治湿热交蒸) 舌象:舌苔黄腻、舌质偏红、舌面浊腻; 症状:口干苦、腹胀、尿短赤、大便黏、失眠烦躁; 逻辑:清肝胆湿热,导湿邪从尿出; 提示:性寒,脾胃虚寒、阳虚者慎用,勿长期服。 二陈汤合平胃散:燥湿化痰(治痰湿内停) 舌象:舌体胖大、苔白厚腻、齿痕明显; 症状:脾胃弱(腹胀反酸)、运化差、痰多喉黏、身重易累; 逻辑:二陈汤燥湿化痰,平胃散健脾理气,减痰湿生成; 提示:燥湿力强,阴虚者(口干、手足心热)慎用,可配麦冬滋阴。 真武汤:温阳利水(治阳虚水停) 舌象:舌体胖大、有齿痕、舌面湿、苔薄白腻; 症状:怕冷、手脚凉、水肿(下肢明显)、精神差、大便稀溏; 逻辑:温补肾阳兼健脾利水,解 “阳虚生湿”; 提示:含附子(需炮制),必遵医嘱用,阴虚、湿热者禁用。 六、重要提醒:科普≠诊疗,勿盲目套用 本文为中医科普,仅助认知调理思路,不能替代诊疗; 湿邪类型复杂(可混合存在),体质、症状不同,需医师 “四诊合参” 定方、定量; 自行用药易加重病情(如湿热用温阳方、阳虚用寒凉方),出现症状及时线下就医,定制方案。